몇 년 전만 해도 ‘맞춤형 뼈’라는 단어는 SF 영화 속 이야기처럼 들렸을 거예요. 그런데 2026년인 지금, 실제로 어떤 환자가 티타늄 분말을 소결(Sintering)해 만든 맞춤형 척추 임플란트를 이식받고 재활에 성공했다는 뉴스가 심심찮게 들려옵니다. 저도 처음엔 ‘정말 그게 가능해?’라는 의문이 들었는데, 자료를 파고들수록 이게 먼 미래 이야기가 아니라 이미 우리 주변에서 조용히 일어나고 있는 혁명이라는 걸 느꼈어요. 오늘은 정밀 3D 프린팅 기술이 의료 임플란트 분야에서 어떻게 적용되고 있는지, 구체적인 수치와 사례를 통해 같이 살펴보겠습니다.

📊 숫자로 보는 3D 프린팅 의료 임플란트 시장 규모
우선 시장 규모부터 짚어볼게요. 글로벌 시장조사 기관 Grand View Research의 최근 보고서에 따르면, 3D 프린팅 의료기기 시장은 2026년 기준 약 45억 달러(한화 약 6조 원) 규모로 추산되며, 2030년까지 연평균 성장률(CAGR) 17.3%를 유지할 것으로 전망된다고 합니다. 이 중 정형외과·치과 임플란트 분야가 전체 시장의 약 38%를 차지하는 것으로 보고 있어요.
왜 이렇게 빠르게 성장하고 있을까요? 핵심은 ‘개인 맞춤화(Personalization)’에 있다고 봅니다. 기존의 규격화된 임플란트는 환자의 골격 구조, 밀도, 결함 형태가 제각각임에도 불구하고 ‘S, M, L’ 같은 표준 사이즈에 환자를 끼워 맞추는 방식이었어요. 반면 3D 프린팅 방식은 CT·MRI 데이터를 기반으로 0.05mm 오차 이내의 정밀도로 환자 개인의 해부학적 구조에 딱 맞는 보형물을 제작할 수 있습니다. 이식 후 골유합(Osseointegration) 속도가 기존 방식 대비 약 20~30% 빠르다는 연구 결과도 나오고 있어요.
🌍 국내외 실제 적용 사례: 뼈, 치아, 그리고 그 너머
📍 해외 사례 — 얼굴뼈 재건, 미국 Johns Hopkins 병원
2025년 말 Johns Hopkins 병원에서는 안면 종양 제거 수술 후 광대뼈와 하악골 일부를 잃은 40대 환자에게 폴리에테르에테르케톤(PEEK) 소재로 3D 프린팅한 맞춤형 두개안면 임플란트를 이식하는 데 성공했습니다. 수술 전 디지털 시뮬레이션을 통해 이식물의 형태와 두께를 최적화했고, 수술 시간은 기존 유사 케이스 대비 약 40% 단축됐다고 알려져 있어요. 이처럼 3D 프린팅은 복잡한 재건 수술에서 수술 시간과 합병증 리스크를 동시에 줄이는 효과가 있는 것으로 보입니다.
📍 국내 사례 — 척추 케이지 임플란트, 국내 주요 대학병원
국내에서도 흐름이 빠릅니다. 서울 소재 대형 대학병원에서는 이미 2024년부터 티타늄 합금(Ti-6Al-4V) 분말을 레이저로 소결하는 SLM(Selective Laser Melting) 방식으로 제작한 척추 유합용 케이지 임플란트를 임상에 적용하고 있어요. 특히 이 임플란트는 표면에 다공성(Porous) 구조를 의도적으로 설계해 뼈 세포가 파고들기 좋은 환경을 만들어 줍니다. 실제로 해당 병원에서 진행한 소규모 임상 추적 결과, 골유합 성공률이 94.6%에 달했다는 발표가 있었어요.
📍 치과 분야 — 디지털 덴티스트리와의 융합
치과 임플란트 분야는 사실 3D 프린팅 기술을 가장 먼저, 그리고 가장 빠르게 흡수한 영역이라고 봅니다. 치과용 CAD/CAM 시스템과 결합해 크라운, 브릿지, 서지컬 가이드는 물론이고 맞춤형 임플란트 어버트먼트(Abutment)까지 당일 제작이 가능한 수준에 이르렀어요. 일부 디지털 치과에서는 구강 스캔부터 보철물 완성까지 2~3시간 안에 끝내는 ‘원데이 덴티스트리’를 이미 서비스하고 있습니다.
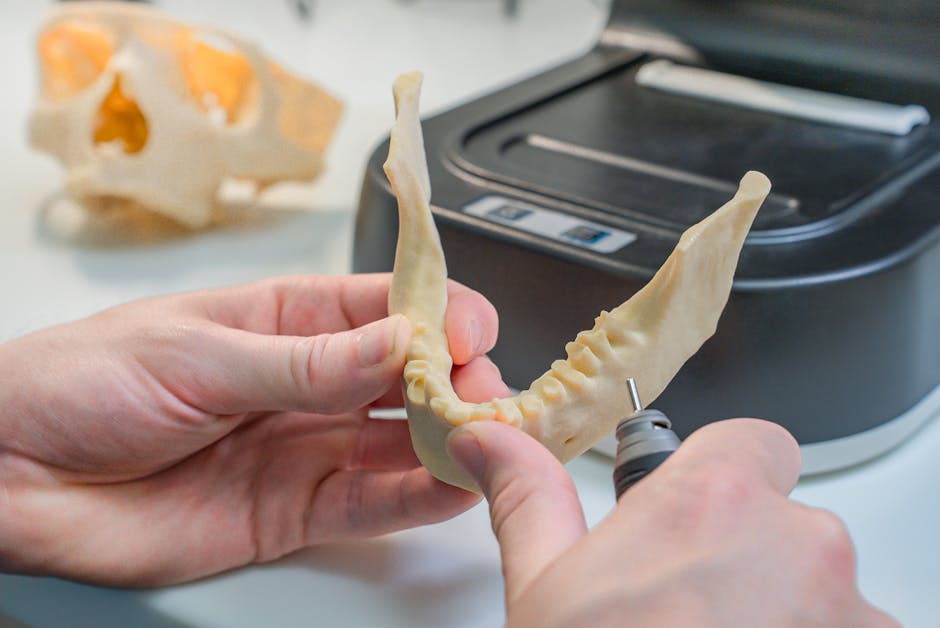
🔬 핵심 기술 3가지: 무엇이 정밀도를 만드는가
3D 프린팅 의료 임플란트의 ‘정밀함’이 어디서 나오는지 궁금하신 분들을 위해, 현재 가장 많이 쓰이는 핵심 기술을 간략히 정리해 봤어요.
- SLM (Selective Laser Melting, 선택적 레이저 용융): 티타늄·코발트-크롬 합금 분말에 고출력 레이저를 쏴 층층이 녹여 붙이는 방식이에요. 금속 임플란트에서 가장 높은 밀도와 강도를 구현할 수 있어 척추, 고관절, 두개골 재건에 주로 사용됩니다.
- SLA (Stereolithography, 광경화 수지 조형): 자외선으로 액상 레진을 굳히는 방식으로, 치과용 수술 가이드나 모형 제작에 탁월해요. 해상도가 매우 높아 정교한 형태 구현이 가능하지만, 생체 적합성이 요구되는 영구 이식물에는 적합하지 않은 경우가 많아요.
- FDM 바이오프린팅 (Fused Deposition Modeling 기반): 최근 가장 주목받는 분야로, 살아있는 세포를 포함한 ‘바이오잉크’를 노즐로 분사해 조직 스캐폴드(Scaffold)를 제작합니다. 아직 임상 적용 초기 단계이지만, 연골·피부 조직 재생 분야에서 유망한 결과를 보이고 있어요.
- EBM (Electron Beam Melting, 전자빔 용융): SLM과 유사하지만 전자빔을 에너지원으로 사용해요. 고진공 환경에서 진행되기 때문에 산화가 거의 없고, 특히 다공성 구조 구현에 유리해 골유합이 중요한 정형외과 임플란트에 사용됩니다.
- 규제 및 인증 현황: 국내에서는 식품의약품안전처(MFDS)가 3D 프린팅 의료기기에 대한 별도 가이드라인을 운용 중이며, 미국 FDA도 ‘Additive Manufacturing’ 전용 허가 트랙을 통해 빠른 승인 경로를 제공하고 있어요. 다만 여전히 인허가 리드타임이 상당하기 때문에 기술 발전 속도를 규제가 따라가는 데 한계가 있다는 지적도 있습니다.
🤔 아직 풀리지 않은 과제들
물론 장밋빛 전망만 있는 건 아니에요. 현실적으로 몇 가지 한계점도 함께 짚어볼 필요가 있다고 봅니다. 우선 비용 문제가 있어요. 맞춤형 3D 프린팅 임플란트는 현재 기준으로 표준 규격 제품 대비 2~5배 이상 비쌀 수 있고, 국내 건강보험 급여 적용이 제한적이라 환자 본인 부담이 상당한 경우가 많습니다. 또한 장기적인 임상 데이터 부족도 아직 과제예요. 이 기술 자체가 본격적으로 적용된 지 10년이 채 안 된 만큼, 10년·20년 후 이식물의 내구성이나 생체 반응에 대한 데이터가 아직은 충분하지 않은 상황이라고 봅니다.
에디터 코멘트 : 정밀 3D 프린팅 의료 임플란트는 분명 ‘맞춤 의학(Precision Medicine)’의 물리적 구현이라는 점에서 그 방향성 자체는 굉장히 옳다고 느껴요. 다만 현재 이 기술의 혜택을 온전히 누리려면 비용과 접근성이라는 두 가지 장벽을 현실적으로 고려해야 합니다. 당장 임플란트 수술을 앞둔 분이라면, 주치의와 상담할 때 ‘3D 프린팅 맞춤 임플란트 옵션이 있는지, 보험 처리 가능 범위가 어떻게 되는지’를 구체적으로 물어보는 것이 좋은 시작점이 될 것 같아요. 기술은 이미 준비돼 있고, 이제는 그 기술을 얼마나 현명하게 활용하느냐가 관건인 시대가 된 것 같습니다.
태그: [‘3D프린팅임플란트’, ‘의료3D프린팅’, ‘맞춤형임플란트’, ‘티타늄임플란트’, ‘정밀의료’, ‘바이오프린팅’, ‘디지털의료기기’]
Leave a Reply